入室してきた患者が初回血圧測定で収縮期血圧220 mmHg
この数字を見ただけで、「手術中止、病棟に帰りましょう」と言えますか
無理ですよね
これには色々なチェック項目を経たうえで、判断する必要があります
まずは機器に問題がないかをチェックします
そして患者への問診をしなければなりません
さらに不整脈がないか、病気そのものの問題ではないか、患者の既往を見直したり、主治医との相談も必要です
それらをふまえて、「循環動態に十分注意しながら慎重に麻酔をしよう」
となるのです(となることがほとんどです)
麻酔科にとって切っても切り離せない内科疾患
第1弾は糖尿病でした
今回はその第2弾、高血圧についてみていきましょう
定義・降圧目標
まずは高血圧の定義をおさらいしておきます

世界各国で定義は異なっており、かつガイドラインの改訂に伴い数値も変化してきています
現在、日本のガイドラインでは診察室血圧が140/90 mmHg(家庭血圧では135/85 mmHg)以上を高血圧としています
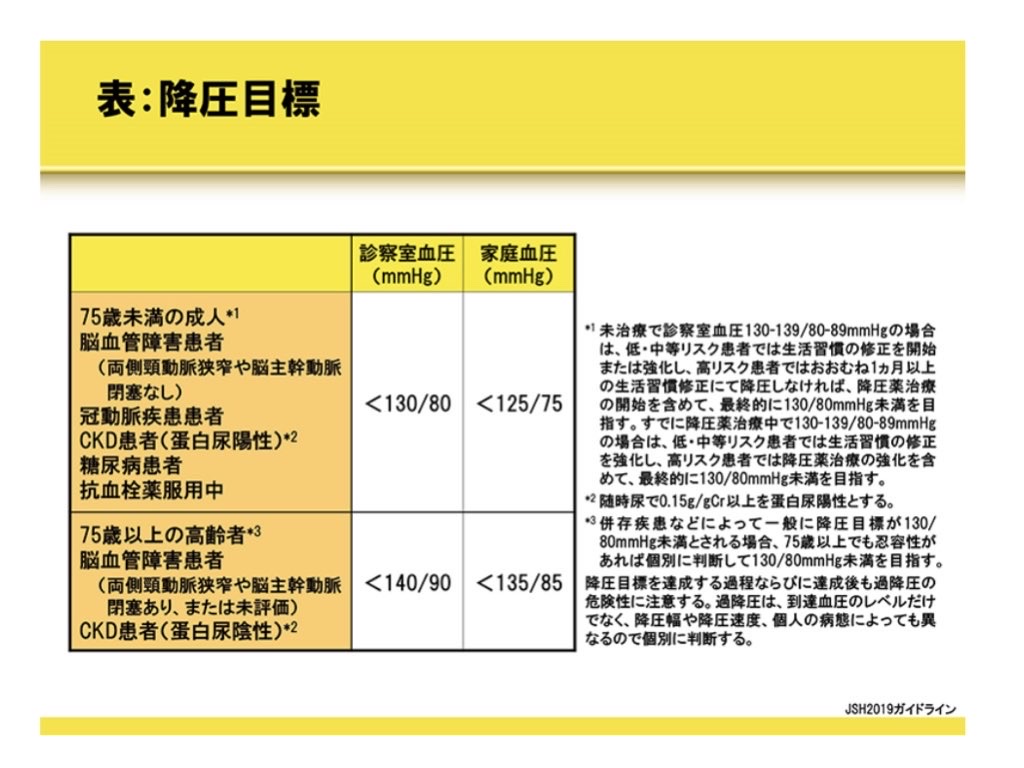
そして降圧目標は診察室血圧で130/80 mmHg未満(75歳未満の成人)です
これは2019年のガイドラインからより厳しくなりました
このことから定時手術患者の術前目標血圧は130/80 mmHg未満となります
75歳以上の患者であれば、140/90 mmHg未満です
ここで1つ思い出してみてください
麻酔科初心者の皆さんは、上級医から術中血圧を「ミーン(mean)で65を保つようにしてね」などと言われた経験はありませんか
ここでは65か70かという数値はさておき、麻酔科では高血圧の定義では触れていなかった平均血圧がしばしば取り上げられます
これはなぜでしょう

このようにそれぞれの血圧を別個に考えていく必要があるためです
少し話が逸れましたが、大事なことなので覚えておいてください
周術期の注意点
それでは本題です
麻酔科医にとって、高血圧がある患者は周術期に何を注意しなければいけないのでしょうか
高血圧患者の麻酔を行うにあたって、まず最初に否定しておかなければならないものがあります

それは二次性高血圧、内分泌疾患です
特に褐色細胞腫の可能性を否定しておく必要があるのです
詳細はここでは話しませんが、
手術前に入念な血圧のコントロールが必要であり、基本的にはその治療を行うことが優先され手術は延期となります
それが否定されれば、いわゆる一般的な高血圧患者として管理をしていくことになります
高血圧の原因の1つは動脈硬化です
この動脈硬化が発端となり、血圧制御システムを破綻させてしまいます
そのため高血圧の長期未治療患者では血圧変動が激しくなります
このような方は麻酔導入時が特に注意ですね
また、血圧制御機構のの1つである圧受容体反射は血管壁の伸展によって感知します
動脈硬化で血管がガチガチのであれば、この反射は抑制されてしまいます
結果、血圧低下に伴う心拍数の上昇が起こらないことになります
これも麻酔科医にとってはとても厄介なことです

さらに、通常各臓器には血流量の自己調節機能がありますが、これが破綻してしまっている可能性もあります
患者ごとに我々がその調節を代わりに行ってあげる必要があるのです
このことから具体的に手術中の血圧目標値も患者ごとに異なります
基本的には術前の血圧を参考にして管理することをお勧めします

こちらは手術中の研究ではありませんが、厳格に血圧目標値を下げることも有害事象を引き起こしてしまうということです
内服薬
最後に内服薬についてお話ししておきます
高血圧の治療薬は数多く存在します
合剤も含めると全くもって覚えきれません
ここでは麻酔科医にとって特に関係する4種類の治療薬をあげさせていただきます
上記に記載した4種類の治療薬は、基本的に周術期の内服を継続して良いと思います
おまけ

日本では現在、高血圧者数が推定4300万人だそうです
こうなると手術をする患者のほとんどが高血圧をもっていると言っても過言ではありません
しかもそのうち3100万人が管理不良となっていますね
ですから今後手術の旗振り役として働く皆さんには、高血圧を決してナメてかからず対応していただきたいと思います







コメント